Кардиопатия у детей – «все мы родом из детства»
Кардиопатия у детей — это серьезная проблема, которая требует особого внимания. Сердечно-сосудистая система у детей отличается от взрослой, и многие заболевания могут проявляться иначе. Важно понимать, что кардиопатии могут возникать как в результате врожденных аномалий, так и в результате приобретенных факторов.
Врожденные кардиопатии, такие как дефекты межпредсердной или межжелудочковой перегородки, могут быть диагностированы уже в раннем возрасте. Эти заболевания часто сопровождаются характерными симптомами, такими как одышка, утомляемость, синюшность кожи и задержка роста. Важно, чтобы родители обращали внимание на любые изменения в состоянии здоровья ребенка и вовремя консультировались с врачом.
Приобретенные кардиопатии могут развиваться в результате различных факторов, включая инфекции, воспалительные процессы или воздействие токсинов. Например, вирусные инфекции, такие как миокардит, могут привести к воспалению сердечной мышцы и нарушению ее функции. В таких случаях дети могут испытывать боли в груди, учащенное сердцебиение и другие симптомы.
Диагностика кардиопатий у детей включает в себя комплексное обследование, которое может включать электрокардиограмму, эхокардиографию и другие методы визуализации. Эти исследования помогают определить степень поражения сердца и выбрать наиболее подходящее лечение.
Лечение кардиопатий у детей может варьироваться в зависимости от типа и тяжести заболевания. В некоторых случаях достаточно консервативной терапии, которая включает в себя медикаментозное лечение и наблюдение. В более сложных ситуациях может потребоваться хирургическое вмешательство для коррекции анатомических дефектов.
Важно помнить, что ранняя диагностика и адекватное лечение кардиопатий у детей могут значительно улучшить прогноз и качество жизни. Родители должны быть внимательны к здоровью своих детей и не игнорировать симптомы, которые могут указывать на проблемы с сердцем.
Кардиопатия представляет собой группу заболеваний сердца, которые могут возникать по различным причинам, включая генетические факторы, инфекции и воздействие токсинов. Врачи выделяют несколько форм кардиопатии, таких как ишемическая, гипертрофическая и дилатационная. Каждая из них имеет свои специфические проявления, включая одышку, боли в груди и аритмии.
Диагностика кардиопатий требует комплексного подхода, включая электрокардиограмму, эхокардиографию и, при необходимости, магнитно-резонансную томографию. Врачи подчеркивают важность раннего выявления заболевания для предотвращения серьезных осложнений. Лечение кардиопатий может варьироваться от медикаментозной терапии до хирургических вмешательств, в зависимости от формы и стадии заболевания. Важно, чтобы пациенты следовали рекомендациям врачей и регулярно проходили обследования для контроля состояния сердца.
Функциональная кардиопатия и диспластическая
Функциональная кардиопатия и диспластическая кардиопатия представляют собой две основные категории, которые различаются по своим причинам, механизмам развития и клиническим проявлениям.
Функциональная кардиопатия чаще всего возникает как следствие перегрузки сердца, что может быть вызвано различными факторами, такими как гипертония, физическая активность или стресс. В этом случае сердце не имеет структурных изменений, однако его функция нарушается. Основные симптомы функциональной кардиопатии включают одышку, утомляемость, боли в груди и учащенное сердцебиение. Эти проявления могут быть временными и исчезать при устранении провоцирующих факторов, однако в некоторых случаях они могут прогрессировать и приводить к более серьезным нарушениям.
Диспластическая кардиопатия, в свою очередь, связана с генетическими или врожденными изменениями в структуре сердечной мышцы. Это может быть результатом аномалий развития, которые приводят к нарушению нормальной функции сердца. Диспластическая кардиопатия может проявляться в виде различных синдромов, таких как кардиомиопатия с гипертрофией или дилатацией. Симптомы могут варьироваться от легкой одышки до серьезных аритмий и сердечной недостаточности. Важно отметить, что диспластическая кардиопатия требует более тщательного наблюдения и, в некоторых случаях, хирургического вмешательства.
Обе формы кардиопатии требуют внимательного подхода к диагностике и лечению. Важно провести комплексное обследование, чтобы определить точную природу заболевания и выбрать оптимальную стратегию лечения.
Видео: о функциональной кардиопатии у детей
Функциональная кардиопатия у детей — это состояние, которое может возникать в результате различных факторов, включая стресс, физическую нагрузку или эмоциональные переживания. В отличие от органических заболеваний сердца, функциональная кардиопатия не связана с структурными изменениями в сердечной мышце, а чаще всего является следствием временных нарушений в работе сердца.
Симптомы функциональной кардиопатии могут варьироваться от легкой усталости и одышки до более выраженных проявлений, таких как боли в груди или учащенное сердцебиение. Важно отметить, что эти симптомы могут возникать в условиях повышенной физической активности или эмоционального стресса, и часто исчезают в состоянии покоя.
Диагностика функциональной кардиопатии у детей включает в себя комплексный подход, который может включать физикальное обследование, электрокардиограмму (ЭКГ) и, в некоторых случаях, эхокардиографию. Эти методы помогают исключить органические патологии и оценить функциональное состояние сердца.
Лечение функциональной кардиопатии обычно направлено на устранение причин, вызывающих состояние. Это может включать рекомендации по изменению образа жизни, такие как увеличение физической активности, улучшение режима сна и управление стрессом. В некоторых случаях может потребоваться медикаментозная терапия для контроля симптомов.
Важно, чтобы родители и медицинские работники внимательно следили за состоянием детей, у которых наблюдаются признаки функциональной кардиопатии. Своевременная диагностика и адекватное лечение могут значительно улучшить качество жизни и предотвратить развитие более серьезных сердечно-сосудистых заболеваний в будущем.
Кардиопатия — это общее название для различных заболеваний сердца, которые могут возникать по разным причинам. Люди часто обсуждают, что основными формами кардиопатии являются ишемическая, гипертрофическая и дилатационная. Проявления заболевания могут варьироваться от одышки и боли в груди до сердечной недостаточности. Многие отмечают, что ранняя диагностика играет ключевую роль в успешном лечении. Современные методы, такие как ЭКГ, эхокардиография и МРТ, позволяют выявить проблему на ранних стадиях. В лечении кардиопатии применяются как медикаментозные средства, так и хирургические вмешательства, в зависимости от тяжести состояния. Важно также учитывать изменения в образе жизни, такие как правильное питание и физическая активность, которые могут значительно улучшить качество жизни пациентов.

Первичная кардиомиопатия у взрослых
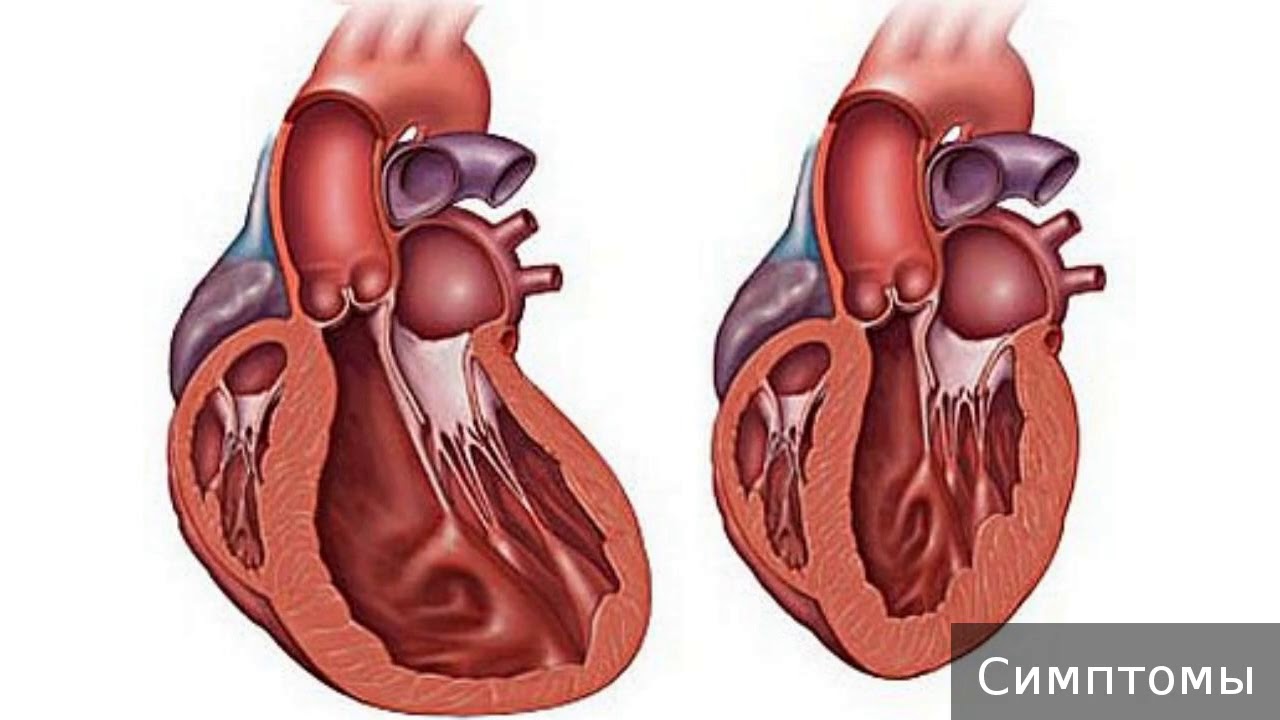
Первичная кардиомиопатия у взрослых представляет собой группу заболеваний, которые затрагивают сердечную мышцу и не имеют явной причины, связанной с другими заболеваниями или факторами. Эти состояния могут быть наследственными или возникать спонтанно. Основные формы первичной кардиомиопатии включают дилатационную, гипертрофическую и рестриктивную кардиомиопатию.
Дилатационная кардиомиопатия характеризуется увеличением размеров сердца и снижением его сократительной способности. Это приводит к застойным явлениям в легких и других органах, а также к сердечной недостаточности. Причины этого заболевания могут быть разнообразными: от генетических факторов до вирусных инфекций.
Гипертрофическая кардиомиопатия, напротив, проявляется утолщением стенок сердца, что может затруднять его работу. Это состояние часто является наследственным и может привести к серьезным осложнениям, таким как аритмии или даже внезапная сердечная смерть.
Рестриктивная кардиомиопатия менее распространена и характеризуется жесткостью сердечной мышцы, что ограничивает её способность к нормальному наполнению. Это может быть связано с различными заболеваниями, такими как амилоидоз или саркоидоз.
Симптомы первичной кардиомиопатии могут варьироваться от легкой одышки и усталости до более серьезных проявлений, таких как отеки, боли в груди и нарушения сердечного ритма. Важно отметить, что многие пациенты могут долгое время не испытывать выраженных симптомов, что затрудняет раннюю диагностику.
Для диагностики первичной кардиомиопатии используются различные методы, включая эхокардиографию, магнитно-резонансную томографию и электрокардиограмму. Эти исследования помогают оценить структуру и функцию сердца, а также выявить возможные нарушения.
Лечение первичной кардиомиопатии зависит от её формы и степени тяжести. В некоторых случаях может потребоваться медикаментозная терапия для контроля симптомов и предотвращения осложнений. В более тяжелых случаях может быть показано хирургическое вмешательство, включая трансплантацию сердца. Важно, чтобы пациенты находились под наблюдением кардиолога, который сможет корректировать лечение в зависимости от динамики состояния.
Вторичная кардиопатия
Вторичная кардиопатия — это состояние, которое развивается как следствие других заболеваний или патологий, влияющих на сердце. В отличие от первичной кардиомиопатии, которая возникает без явных причин, вторичная кардиопатия всегда связана с другими медицинскими проблемами, такими как гипертония, диабет, инфекционные болезни или токсические воздействия. Понимание причин вторичной кардиопатии имеет ключевое значение для выбора правильного лечения и предотвращения дальнейших осложнений.
Дисгормональная кардиопатия возникает в результате гормональных изменений в организме. Это может происходить, например, при нарушениях в работе щитовидной железы, половых гормонов или надпочечников. У женщин, особенно в период менопаузы, наблюдается увеличение риска развития дисгормональной кардиопатии из-за снижения уровня эстрогенов. Симптомы могут варьироваться от легкой одышки до более серьезных проявлений, таких как аритмии или сердечная недостаточность. Лечение включает коррекцию гормонального фона и устранение сопутствующих заболеваний.
Токсическая кардиопатия возникает в результате воздействия различных токсинов на сердечную мышцу. Это может быть связано с употреблением алкоголя, наркотиков, а также воздействием химических веществ, таких как тяжелые металлы или некоторые лекарства. Симптомы токсической кардиопатии могут проявляться в виде усталости, одышки, болей в груди и нарушений сердечного ритма. Лечение заключается в прекращении воздействия токсинов, а также в применении поддерживающей терапии, направленной на восстановление функции сердца.
Метаболическая и дисметаболическая кардиопатия связаны с нарушениями обмена веществ в организме. Это может происходить при диабете, ожирении, а также при различных заболеваниях, влияющих на обмен веществ, таких как гипотиреоз. Эти состояния могут приводить к изменению структуры и функции сердечной мышцы, что в свою очередь может вызывать сердечную недостаточность и другие серьезные осложнения. Лечение метаболической кардиопатии включает в себя коррекцию обмена веществ, контроль уровня сахара в крови, а также изменение образа жизни, включая диету и физическую активность.

Дисгормональная кардиопатия
Дисгормональная кардиопатия — это форма сердечного заболевания, которая возникает в результате гормональных нарушений в организме. Она может быть связана с изменениями в уровне половых гормонов, щитовидной железы или других эндокринных желез. Данная кардиопатия чаще всего наблюдается у женщин, особенно в период менопаузы, когда уровень эстрогенов значительно снижается.
Основные механизмы, приводящие к развитию дисгормональной кардиопатии, включают изменения в метаболизме миокарда, а также нарушения в регуляции сосудистого тонуса. Это может приводить к различным сердечно-сосудистым симптомам, таким как аритмии, одышка, усталость и боли в груди.
Симптоматика может варьироваться в зависимости от степени гормонального дисбаланса. Например, у женщин в постменопаузе может наблюдаться увеличение массы сердца и развитие диастолической дисфункции, что связано с потерей защитного эффекта эстрогенов на сердечно-сосудистую систему. У мужчин, особенно в пожилом возрасте, снижение уровня тестостерона также может способствовать развитию этой формы кардиопатии.
Диагностика дисгормональной кардиопатии включает в себя не только клиническое обследование и сбор анамнеза, но и лабораторные исследования, направленные на определение уровня гормонов. УЗИ сердца и ЭКГ могут помочь в оценке функционального состояния миокарда и выявлении возможных нарушений.
Лечение дисгормональной кардиопатии направлено на коррекцию гормонального фона и улучшение сердечной функции. Это может включать гормональную терапию, назначение препаратов, улучшающих метаболизм миокарда, а также изменение образа жизни: диета, физическая активность и отказ от вредных привычек. Важно, чтобы лечение проводилось под контролем врача, так как неправильная терапия может усугубить состояние пациента.
Таким образом, дисгормональная кардиопатия требует внимательного подхода к диагностике и лечению, чтобы предотвратить развитие серьезных осложнений и улучшить качество жизни пациентов.
Токсическая КМП
Токсическая кардиомиопатия (КМП) возникает в результате воздействия различных токсических веществ на сердечную мышцу. Эти вещества могут быть как экзогенного, так и эндогенного происхождения. К экзогенным факторам относятся алкоголь, наркотики, некоторые медикаменты, а также химические соединения, такие как тяжелые металлы и пестициды. Эндогенные токсины могут образовываться в результате метаболических нарушений, например, при диабете или почечной недостаточности.
Основным механизмом действия токсических веществ является повреждение клеток миокарда, что приводит к нарушению их функции и, как следствие, к снижению сократительной способности сердца. Это может проявляться различными симптомами, включая одышку, усталость, отеки, а также аритмии. Важно отметить, что проявления токсической кардиомиопатии могут варьироваться в зависимости от типа и дозы токсина, а также от индивидуальных особенностей организма пациента.
Диагностика токсической кардиомиопатии включает в себя клинический осмотр, сбор анамнеза, а также лабораторные и инструментальные исследования. Важным этапом является выявление возможных источников токсического воздействия, что может потребовать дополнительных анализов, таких как токсикологические исследования. Эхокардиография и электрокардиография также играют ключевую роль в оценке состояния сердца и выявлении изменений, характерных для кардиомиопатии.
Лечение токсической кардиомиопатии направлено на устранение источника токсического воздействия и восстановление функции сердца. В некоторых случаях может потребоваться детоксикация организма, например, при отравлении алкоголем или наркотиками. Также назначаются медикаменты, способствующие улучшению сердечной функции и уменьшению симптомов. Важно, чтобы лечение проводилось под контролем специалиста, так как неправильное применение препаратов может усугубить состояние пациента.
Таким образом, токсическая кардиомиопатия является серьезным состоянием, требующим внимательного подхода к диагностике и лечению. Понимание механизмов ее возникновения и проявлений поможет в своевременном выявлении и коррекции данного заболевания, что в свою очередь может существенно улучшить прогноз для пациента.
Метаболическая и дисметаболическая кардиопатия
Метаболическая и дисметаболическая кардиопатия представляют собой группы заболеваний сердца, возникающих в результате нарушений обмена веществ в организме. Эти состояния могут быть вызваны различными факторами, включая генетические предрасположенности, недостаток витаминов и минералов, а также сопутствующие заболевания.
Метаболическая кардиопатия часто связана с нарушениями в обмене углеводов, жиров и белков. Например, при диабете может развиваться диабетическая кардиомиопатия, которая характеризуется изменениями в структуре и функции сердечной мышцы. Избыточное накопление жира в миокарде может привести к его утолщению и снижению сократительной способности, что в конечном итоге может вызвать сердечную недостаточность.
Дисметаболическая кардиопатия, в свою очередь, возникает на фоне нарушений обмена веществ, таких как гиперлипидемия или гиперурикемия. Эти состояния могут приводить к атеросклерозу, что увеличивает риск коронарной болезни сердца. Важно отметить, что дисметаболические изменения могут быть обратимыми при правильной коррекции обмена веществ, что подчеркивает необходимость ранней диагностики и лечения.
Симптомы метаболической и дисметаболической кардиопатии могут варьироваться, но часто включают одышку, усталость, боли в груди и отеки. Эти проявления могут быть не специфичными и легко спутаны с другими заболеваниями, что делает диагностику сложной. Поэтому важно проводить комплексное обследование, включая анализы крови на уровень сахара, холестерина и других метаболитов.
Лечение метаболической и дисметаболической кардиопатии направлено на коррекцию основного обменного нарушения. Это может включать изменение диеты, физическую активность, а также медикаментозную терапию для контроля уровня сахара в крови, холестерина и других показателей. В некоторых случаях может потребоваться консультация эндокринолога или диетолога для разработки индивидуального плана лечения.
Таким образом, метаболическая и дисметаболическая кардиопатия требуют внимательного подхода к диагностике и лечению, так как они могут существенно влиять на качество жизни пациента и его общее состояние здоровья.
Лечение
Лечение кардиопатии зависит от ее типа, степени тяжести и причин, которые привели к заболеванию. Важно, чтобы терапия была индивидуализирована и проводилась под контролем квалифицированного специалиста.
Основные направления лечения включают медикаментозную терапию, коррекцию образа жизни, а в некоторых случаях — хирургические вмешательства.
Медикаментозная терапия может включать следующие группы препаратов:
-
Бета-блокаторы — помогают снизить частоту сердечных сокращений и уменьшают нагрузку на сердце, что особенно важно при сердечной недостаточности и ишемической болезни.
-
Антиаритмические препараты — используются для контроля сердечного ритма и предотвращения аритмий, которые могут возникать при различных формах кардиопатии.
-
Диуретики — способствуют выведению избыточной жидкости из организма, что помогает уменьшить отеки и облегчить работу сердца.
-
ACE ингибиторы и антагонисты рецепторов ангиотензина II — помогают снизить артериальное давление и улучшают функцию сердца, что особенно важно при сердечной недостаточности.
-
Статины — применяются для снижения уровня холестерина в крови, что может быть особенно актуально для пациентов с ишемической кардиопатией.
Коррекция образа жизни включает в себя:
-
Сбалансированное питание — важно следить за рационом, исключая из него продукты с высоким содержанием насыщенных жиров и сахаров, а также увеличивая потребление овощей, фруктов и цельнозерновых продуктов.
-
Физическая активность — регулярные умеренные физические нагрузки способствуют улучшению сердечно-сосудистой функции и общему состоянию здоровья.
-
Отказ от вредных привычек — курение и злоупотребление алкоголем негативно сказываются на состоянии сердца, поэтому их исключение является важным шагом в лечении.
-
Управление стрессом — стресс может усугублять состояние сердца, поэтому методы релаксации, такие как медитация или йога, могут быть полезны.
В некоторых случаях, когда медикаментозная терапия оказывается неэффективной, может потребоваться хирургическое вмешательство. Это может быть установка кардиостимулятора, коронарное шунтирование или даже трансплантация сердца, в зависимости от тяжести состояния пациента.
Важно помнить, что лечение кардиопатии — это комплексный процесс, требующий регулярного мониторинга и коррекции терапии в зависимости от динамики состояния пациента. Своевременное обращение к врачу и следование его рекомендациям могут значительно улучшить прогноз и качество жизни.
Видео: кардиопатии у взрослых в программе “О самом главном”
В данном разделе мы предлагаем вашему вниманию видео, в котором подробно рассматриваются кардиопатии у взрослых. Программа “О самом главном” предоставляет экспертные мнения врачей и специалистов в области кардиологии, которые делятся своим опытом и знаниями о различных формах кардиопатий, их диагностике и лечении.
В видео обсуждаются ключевые аспекты, такие как причины возникновения кардиопатий, их симптомы и влияние на общее состояние здоровья. Специалисты акцентируют внимание на важности ранней диагностики и регулярного мониторинга состояния сердца, а также на современных методах лечения, которые могут значительно улучшить качество жизни пациентов.
Кроме того, в программе рассматриваются случаи из практики, что позволяет лучше понять, как проявляются различные виды кардиопатий и какие подходы к лечению наиболее эффективны. Это видео будет полезно не только тем, кто сталкивается с сердечно-сосудистыми заболеваниями, но и всем, кто хочет повысить свою осведомленность о здоровье сердца и профилактике кардиопатий.
Вопрос-ответ
Что такое кардиопатия и какие существуют её основные формы?
Кардиопатия – это общее название для заболеваний сердца, которые могут быть вызваны различными факторами, включая генетические, инфекционные и токсические. Основные формы кардиопатии включают ишемическую, гипертрофическую, дилатационную и аритмическую кардиомиопатию. Каждая из этих форм имеет свои особенности и требует индивидуального подхода к диагностике и лечению.
Каковы основные симптомы, указывающие на наличие кардиопатии?
Симптомы кардиопатии могут варьироваться в зависимости от её формы, но наиболее распространённые проявления включают одышку, усталость, боли в груди, учащенное сердцебиение и отеки. В некоторых случаях заболевание может протекать бессимптомно, что делает регулярные медицинские осмотры особенно важными.
Какие методы диагностики используются для выявления кардиопатии?
Для диагностики кардиопатии применяются различные методы, включая электрокардиограмму (ЭКГ), эхокардиографию, рентгенографию грудной клетки и магнитно-резонансную томографию (МРТ). Эти исследования помогают врачам оценить состояние сердца, его структуру и функцию, а также выявить возможные аномалии.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Раннее выявление кардиопатии может значительно улучшить прогноз и снизить риск осложнений.
СОВЕТ №2
Обратите внимание на свой образ жизни: сбалансированное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут помочь предотвратить развитие кардиопатии.
СОВЕТ №3
Следите за уровнем стресса и старайтесь применять методы релаксации, такие как медитация или йога. Хронический стресс может негативно сказаться на здоровье сердца и способствовать развитию кардиопатий.
СОВЕТ №4
Если у вас уже диагностирована кардиопатия, строго следуйте рекомендациям врача и не прерывайте курс лечения. Регулярный мониторинг состояния и соблюдение назначений помогут контролировать заболевание и улучшить качество жизни.









